
LA LEGIONELLA LONGBEACHAE LLEGA POCO A POCO A EUROPA
23 Marzo, 2025
Legionella longbeachae es una especie de la familia Legionellaceae, que fue aislada por primera vez en un paciente de Long Beach, California. (USA) Mckinney et al aislaron del tracto respiratorio de cuatro pacientes, en los que ocasionó un cuadro clínico similar al producido por L. pneumophila.
L. longbeachae se encuentra en suelos húmedos y mezclas o compost de macetas siendo, por tanto, la jardinería y el uso de tierra para macetas son los factores de riesgo asociados con las infecciones por L. longbeachae.
.
Esta característica podría explicar en parte la diferencia en las estaciones del año de inicio de síntomas, ya que las actividades de jardinería generalmente ocurren con más frecuencia en primavera y verano respecto a otras especies de Legionella, que suelen retrasar a finales de verano y otoño su mayor incidencia.
La ruta de transmisión a los humanos aún no se comprende completamente, pero puede ser que la infección ocurra a través de la inhalación de partículas de compost en aerosol y contaminadas que se forman cuando se abren las bolsas, cuando se manipula la mezcla para macetas o cuando se riegan las plantas.
Sin embargo, el informe de un brote en Nueva Zelanda sugirió que la transmisión por agua de L. longbeachaeera posible, ya que la bacteria se detectó en el agua de una torre de refrigeración, aunque debido a la falta de aislados clínicos de L. longbeachae, no se pudo confirmar como la fuente microbiológica de este brote. Hay que hacer notar que el ambiente acuático de la torre de refrigeración no es un hábitat natural para L. longbeachae.
También en Australia se asoció un brote de legionelosis en una unidad de cuidados intensivos con L. longbeachae, aunque no se pudo aislar la bacteria ni tampoco se encontró la fuente de forma evidente.

Aumento de casos en Europa.
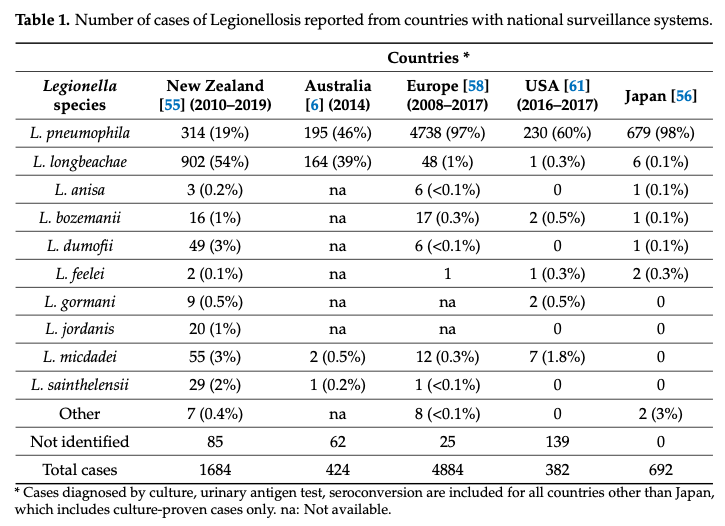
En Europa, hasta un 95 % de los casos de Legionelosis están producidos por Legionella pneumophila. Sin embargo, en Australia y Nueva Zelanda se encuentra la Legionella longbeachae como una de las más habituales, causando más del 50 % de los casos de Enfermedad del Legionario.
Sin embargo, durante la última década, las infecciones por esta bacteria también se han declarado cada vez más en Europa, Estados Unidos o Canadá. Este aumento podría correlacionarse con una mayor conciencia clínica y el uso más amplio de otros métodos de detección.
En Europa, entre 2011-2015, según el Centro Europeo para el Control y Prevención de Enfermedades (ECDC), se diagnosticaron 35 casos de legionelosis por L. longbeachae, lo que supone un 1 % del total de casos confirmados por cultivo ( n= 3.640). En 2011, sólo se notificaron 2 casos sobre un total de 600 (0,3%)
En el año 2021, según los últimos datos publicados por el ECDC, entre 1.133 casos confirmados por cultivo con el patógeno conocido, se notificaron un total de 32 casos por L. longbeachae, lo que supone un 2 %. En 2020, fueron 17 casos de L. longbeachae sobre 885 casos confirmados con cultivo (1,9 %) y en 2019, el porcentaje fue del 1,3 % (15 sobre 1.148). Por tanto, se observa una tendencia creciente en la última década, aunque todavía con una incidencia marginal.
También se han declarado algunos brotes de legionelosis por Legionella longbeachae relacionados con el compost en Escocia y Suecia.
En Finlandia, un reciente informe muestra un total de 41 casos de pacientes con infecciones por L. longbeachae, principalmente neumonía de jardineros y heridas en las manos, durante 1989-2024, con un aumento significativo desde 2019.
Casos en España.
Según las comunicaciones científicas publicadas, en España se han declarado varios casos de Enfermedad del legionario por L. longbeachae. Entre 1980 y 1998, según el Centro Nacional de Microbiología del Instituto de Salud Carlos III, se aislaron 8 cepas humanas de L. longbeachae.
Entre 2012 a 2022, en el mismo Centro se han aislado 3 muestras clínicas con L.longbeachae.
No obstante, es probable que haya un infradiagnóstico porque habitualmente se utiliza el antígeno urinario que solo detecta Legionella pneumophila serogrupo 1. que no identifican a L. longbeachae.
Hasta ahora, la manera de identificar otras especies diferentes a L. pneumophila causantes de la enfermedad es mediante PCR del gen mip. Actualmente ya se han lanzado al mercado, los primeros análisis de antígeno urinario para L. longbeachae (Immuview® P&L, SSI Diagnostica, Dinamarca; Liaison Legionella urinaria Ag, Diasorin, Italia) que aportaran un mayor número de diagnósticos de L. longbeachae.
Desde el punto de vista del diagnóstico, se debe considerar un posible caso de enfermedad del legionario por L. longbeachae para las personas con neumonía adquirida en la comunidad y que hayan practicado la jardinería y/o usado tierra embolsada antes del inicio de la enfermedad.
Características clínicas diferentes.
En comparación con las infecciones causadas por otras especies de Legionella, los casos de L. longbeachaesuelen tener características distintas, como una edad media más alta (64 frente a 56 años), mayor mortalidad (15% frente a 8%), más infecciones extrapulmonares (12% frente a 1%) y una mayor proporción de mujeres (44% frente a 35%).
Según otro estudio de Escocia, al realizar una comparación con las infecciones por Legionella pneumophila, se encontraron estas diferencias significativas:
· menos pacientes infectados con L. longbeachae eran fumadores (27% frente al 68%)
· más pacientes con L. longbeachae experimentaron dificultad para respirar (67% frente al 28 %).
· más pacientes infectados con L. longbeachae recibieron tratamiento en cuidados intensivos (50% frente al 12%)
Sin embargo, las diferencias en los métodos de diagnóstico entre los dos grupos pueden haber llevado a que solo los casos más graves de L. longbeachae haya sido diagnosticados por el sistema de vigilancia.
Diferencias en la virulencia de la bacteria.
Se reconocen solo 2 serogrupos 2 para L. longbeachae, mientras que hay 15 serogrupos de L. pneumophila.
Hay otras diferencias entre L. pneumophila y L. longbeachae cuando se analiza la secuencia del genoma.
Mientras que L. pneumophila no está encapsulado ni flagelado, L. longbeachae tiene cápsula, pero no flagelos. En el laboratorio, los ratones son más susceptibles a la infección por L. longbeachae, incluso en comparación con un mutante L. pneumophila sin flagelo.
Por lo tanto, la cápsula de L. longbeachae puede ser un factor de virulencia, único entre las especies conocidas de Legionella, que puede ayudar a L. longbeachae a sobrevivir en sus nichos específicos y que le confiere sus características únicas de infección.
Esta cápsula también le confiere una resistencia especial frente a desinfectantes como la plata y otras condiciones medioambientales adversas. Además, la cápsula le hace más sensible frente al stress salino habiéndose demostrado que en L. pneumophila el estrés salino está relacionado con mayor virulencia.
La cápsula es importante para la replicación y la virulencia in vivo en un modelo de infección de ratón y en su huésped natural Acanthamoeba castellanii. Tambien tiene varias propiedades que le hacen más agresiva en el pulmón de los enfermos. Por lo tanto, la cápsula de L. longbeachae, es un nuevo factor de virulencia, único entre las especies conocidas de Legionella, que le puede ayudar a sobrevivir en sus nichos específicos y que confiere en parte a L. longbeachae sus características únicas de infección.

Medidas de prevención.
Estas pueden ser algunas medidas preventivas:
· Abrir las bolsas o sacos de compost en zonas bien ventiladas, sin brusquedad y siempre alejadas de la cara.
· Mantener siempre cerrado el saco o la bolsa de compost cuando no se utilice.
· Procurar que no haya excesivo polvo cuando se trabaja en el jardín o en invernaderos.
· Usar guantes siempre que se manipule el compost.
· No fumar cuando se manipula el compost.
· Lavarse las manos correctamente después de manipular el compost y siempre antes de comer o beber.
· Usar mascarilla para evitar inhalar los materiales que puedan desprenderse del compost, cuando se trate de ambientes interiores y especialmente aquellas personas fumadoras o con enfermedades o tratamientos que produzcan disminución de las defensas.
· Humedecer suavemente el compost antes de manipularlo para evitar que se desprendan polvos o partículas capaces de ser inhaladas.
· No lanzar agua a presión sobre el compost para evitar la producción de aerosoles.
· Cuando se trabaje cerca de montones de compost al aire libre, usar una mascarilla para evitar la inhalación de partículas.
· Evitar el almacenamiento del compost en zonas muy calurosas con temperaturas elevadas que facilitan la proliferación de Legionella.
· Las etiquetas de los envases de compost deberían advertir de las normas para una manipulación segura del compost que evitara una posible infección.
· Investigar siempre el antecedente de la manipulación de compost en cualquier enfermo que sea diagnosticado de neumonía.
· Los médicos deberían investigar la presencia de otro tipo de Legionella cuando en un enfermo con neumonía no se encuentre la presencia de antígeno en orina positivo para Legionella pneumophila serogrupo 1.
Descarga el documento de MICROSERVICES